Questo materiale è destinato a persone senza formazione medica che vogliono saperne di più sull'osteocondrosi di quanto scritto nelle pubblicazioni popolari e sui siti web delle cliniche private. I pazienti pongono ai medici di varie specialità domande che caratterizzano un completo malinteso sul tema dell'osteocondrosi. Esempi di tali domande includono: "perché mi fa male l'osteocondrosi?", "è stata scoperta l'osteocondrosi congenita, cosa dovrei fare?" Forse l'apoteosi di tale analfabetismo può essere considerata una domanda abbastanza comune: "Dottore, ho i primi segni di condrosi, quanto è spaventoso?" Questo articolo ha lo scopo di strutturare il materiale sull'osteocondrosi, le sue cause, manifestazioni, metodi di diagnosi, trattamento e prevenzione e rispondere alle domande più frequenti. Poiché tutti noi, nessuno escluso, siamo pazienti con osteocondrosi, questo articolo sarà utile a tutti.
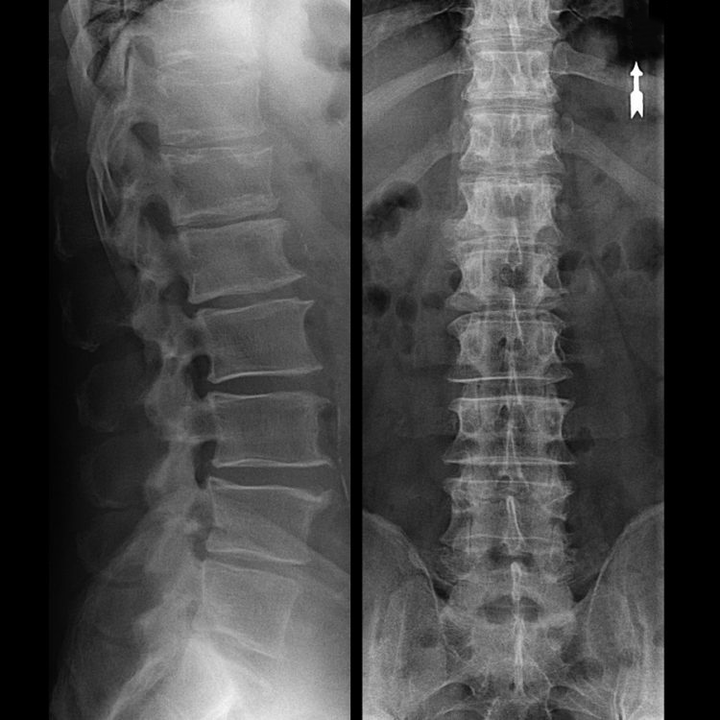
Come è strutturato il disco intervertebrale?
Ogni disco intervertebrale è costituito da due diverse sezioni:
- anello fibroso esterno, costituito da fibre dense che ricoprono il disco dall'esterno attorno al perimetro;
- la componente elastica interna è il nucleo polposo.
Le fibre dell'anello fibroso sono molto dense ed elastiche. Con il passare degli anni l'elasticità si perde e verso i 60 anni l'anello fibroso diventa rigido. Tra la superficie di ciascuna vertebra sovrastante e sottostante e il disco stesso si trovano le cosiddette placche terminali, cioè le zone di confine tra la vertebra e il disco. Grazie a queste placche terminali, le vertebre crescono in altezza e attraverso di esse il nucleo polposo e i tessuti del disco intervertebrale vengono nutriti diffusamente mediante il metodo di diffusione, poiché la cartilagine del disco non è irrorata di sangue né innervata.
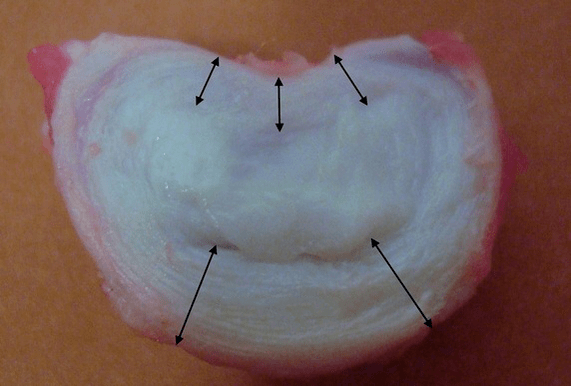
I dischi intervertebrali sani in un giovane sono capaci di tassi metabolici elevati. Se introduci il contrasto in un disco normale, dopo 20 minuti scompare da esso.
Gli studi hanno dimostrato che in un adulto l'altezza di ciascun disco intervertebrale è di circa:
- 25% dell'altezza delle vertebre adiacenti nella regione cervicale;
- 20% al petto;
- 33% nella zona lombare.
Cioè, nella regione lombare lo spessore dei dischi è maggiore, a causa del carico maggiore. Studi di laboratorio hanno dimostrato che un singolo disco sano in un giovane può sopportare un carico di compressione statico fino a 2,5 tonnellate. All'età di 70 anni, questa cifra scende a 110 kg! Cioè, un "disco vecchio e secco" sopporta 22 volte peggio il trasferimento del carico ai lati e il mantenimento di una maggiore pressione all'interno dell'anello.
Perché è successo questo? Nel tempo, l'anello fibroso si consuma gradualmente. Non può più allungarsi, ma sporge solo verso l'esterno, oltre il disco, oppure si rompe. Il nucleo smette di trasmettere e trasformare il carico verticale in carico radiale. Con l'età, lo stress si accumula gradualmente all'interno dei dischi e la loro struttura cambia. Se tutti questi processi, presi in un disco separato, vengono trasferiti all'intera colonna vertebrale, in clinica otteniamo una condizione chiamata osteocondrosi. Ora possiamo iniziare a definire.
Cos'è l'osteocondrosi?
Il nome della malattia fa paura quando non è chiaro. Il suffisso medico “-oz” significa proliferazione o ingrossamento di qualche tessuto: ialinosi, fibrosi. Un esempio potrebbe essere la cirrosi epatica, quando il tessuto connettivo cresce e il tessuto funzionale, gli epatociti, diminuisce di volume. Potrebbe esserci un accumulo di proteine patologiche, o amiloide, che normalmente non dovrebbero essere presenti. Questa malattia da accumulo verrà quindi chiamata amiloidosi. Potrebbe verificarsi un significativo ingrossamento del fegato a causa della degenerazione grassa, chiamata epatosi grassa.
Ebbene, si scopre che con l'osteocondrosi intervertebrale, il tessuto cartilagineo dei dischi intervertebrali aumenta di volume, perché "chondros, χόνδρο" tradotto dal greco al russo significa "cartilagine"? No, la condrosi o, più precisamente, l'osteocondrosi non è una malattia da accumulo. In questo caso non si verifica una vera crescita del tessuto cartilagineo; stiamo solo parlando di un cambiamento nella configurazione dei dischi cartilaginei intervertebrali sotto l'influenza di molti anni di attività fisica, e abbiamo esaminato sopra cosa succede in ogni singolo disco. Il termine “osteocondrosi” fu introdotto nella letteratura clinica da A. Hilderbrandt nel 1933.
L'osteocondrosi si riferisce a processi distrofici-degenerativi e fa parte del normale, normale invecchiamento dei dischi intervertebrali. Nessuno di noi è sorpreso che il viso di una ragazza di 20 anni sarà leggermente diverso dal suo viso di 70 anni, ma per qualche motivo tutti credono che la colonna vertebrale, i suoi dischi intervertebrali, non subiscano gli stessi pronunciati cambiamenti temporanei. La distrofia è un disturbo nutrizionale e la degenerazione è una violazione della struttura dei dischi intervertebrali che segue un lungo periodo di distrofia.
Cause dell'osteocondrosi e sue complicanze
La causa principale dell'osteocondrosi fisiologica semplice può essere considerata il modo in cui una persona si muove: camminare in posizione eretta. L'uomo è l'unica specie sulla terra tra tutti i mammiferi che cammina su due gambe, e questo è l'unico modo di locomozione. L'osteocondrosi è diventata il flagello dell'umanità, ma noi abbiamo liberato le nostre mani e creato la civiltà. Grazie alla camminata eretta (e all'osteocondrosi), non solo abbiamo creato la ruota, l'alfabeto e padroneggiato il fuoco, ma puoi anche sederti a casa al caldo e leggere questo articolo sullo schermo del tuo computer.
I parenti più stretti dell'uomo, i primati superiori - scimpanzé e gorilla, a volte si alzano su due gambe, ma questo metodo di movimento è ausiliario per loro e molto spesso si muovono ancora su quattro gambe. Affinché l'osteocondrosi scompaia, così come l'invecchiamento intensivo dei dischi intervertebrali, una persona deve cambiare il modo in cui si muove e rimuovere il carico verticale costante dalla colonna vertebrale. I delfini, le orche assassine e le balene non hanno l'osteocondrosi, mentre i cani, le mucche e le tigri non ce l'hanno. La loro colonna vertebrale non assume carichi verticali statici e d'urto a lungo termine, poiché si trova in uno stato orizzontale. Se l’umanità andasse in mare e il mezzo di trasporto naturale fosse l’immersione subacquea, l’osteocondrosi sarebbe sconfitta.
La postura eretta ha costretto il sistema muscolo-scheletrico umano ad evolversi nella direzione di proteggere il cranio e il cervello dai carichi d'urto. Ma i dischi - cuscinetti elastici tra le vertebre - non sono l'unico metodo di protezione. Una persona ha un arco elastico del piede, cartilagine delle articolazioni del ginocchio, curve fisiologiche della colonna vertebrale: due lordosi e due cifosi. Tutto ciò ti permette di non “scuoterti di dosso” il cervello anche mentre corri.
Fattori di rischio
Ma i medici sono interessati a quei fattori di rischio che possono essere modificati ed evitare le complicanze dell’osteocondrosi, che causano dolore, disagio, mobilità limitata e ridotta qualità della vita. Consideriamo questi fattori di rischio, così spesso ignorati dai medici, soprattutto nei centri medici privati. Dopotutto, è molto più redditizio curare costantemente una persona piuttosto che indicare la causa del problema, risolverlo e perdere il paziente. Eccoli:
- la presenza di piedi piatti longitudinali e trasversali. I piedi piatti fanno sì che l'arco del piede smetta di elasticità e lo shock viene trasmesso verso l'alto alla colonna vertebrale senza ammorbidirsi. I dischi intervertebrali subiscono uno stress significativo e collassano rapidamente;
- sovrappeso e obesità – non ha bisogno di commenti;
- sollevamento e trasporto improprio di oggetti pesanti, con pressione irregolare sui dischi intervertebrali. Ad esempio, se si solleva e si trasporta un sacco di patate su una spalla, il carico intenso ricadrà su un bordo dei dischi e può essere eccessivo;
- sedentarietà e sedentarietà. Si è detto sopra che è durante la seduta che si verifica la massima pressione sui dischi, poiché una persona non si siede mai dritta, ma si piega sempre “leggermente”;
- lesioni croniche, scivolare sul ghiaccio, sollevamento pesi intenso, arti marziali di contatto, cappelli pesanti, sbattere la testa su soffitti bassi, indumenti pesanti, portare borse pesanti tra le mani.
Sintomi generali
I sintomi che verranno descritti di seguito esistono al di fuori della localizzazione. Questi sono sintomi comuni e possono esistere ovunque. Questi sono dolore, disturbi del movimento e disturbi sensoriali. Esistono anche disturbi vegetativo-trofici o sintomi specifici, ad esempio disturbi urinari, ma molto meno frequenti. Diamo uno sguardo più da vicino a questi segnali.
Dolore: muscolare e radicolare
Il dolore può essere di due tipi: radicolare e muscolare. Il dolore radicolare è associato alla compressione, o pressione, di una protrusione o ernia del disco intervertebrale della radice corrispondente a questo livello. Ogni radice nervosa è composta da due porzioni: sensibile e motoria.
A seconda di dove è diretta esattamente l'ernia e di quale porzione della radice è stata compressa, potrebbero esserci disturbi sensoriali o motori. A volte entrambi i disturbi si verificano contemporaneamente, espressi a vari livelli. Anche il dolore appartiene ai disturbi sensoriali, poiché il dolore è una sensazione speciale e specifica.
Dolore radicolare: radicolopatia da compressione
Il dolore radicolare è familiare a molti; si chiama “nevralgia”. La radice nervosa gonfia reagisce violentemente a qualsiasi shock e il dolore è molto acuto, simile a una scossa elettrica. Spara al braccio (dal collo) o alla gamba (dalla parte bassa della schiena). Un impulso così acuto e doloroso si chiama lombalgia: nella parte bassa della schiena è lombalgia, nel collo è cervicago, un termine più raro. Tale dolore radicolare richiede una postura forzata, analgesica o antalgica. Il dolore radicolare si verifica immediatamente quando si tossisce, si starnutisce, si piange, si ride o si sforza. Qualsiasi shock alla radice nervosa gonfia provoca un aumento del dolore.
Dolore muscolare: miofasciale-tonico
Ma un'ernia intervertebrale o un difetto del disco potrebbero non comprimere la radice nervosa, ma quando si muovono, feriscono i legamenti vicini, la fascia e i muscoli profondi della schiena. In questo caso, il dolore sarà secondario, doloroso, permanente, si verificherà rigidità alla schiena e tale dolore è chiamato miofasciale. La fonte di questo dolore non sarà più il tessuto nervoso, ma i muscoli. Un muscolo può rispondere a qualsiasi stimolo in un solo modo: la contrazione. E se lo stimolo è prolungato, la contrazione muscolare si trasformerà in uno spasmo costante, che sarà molto doloroso.
Un sintomo caratteristico di tale dolore miofasciale secondario sarà una maggiore rigidità del collo, della parte bassa della schiena o della colonna vertebrale toracica, la comparsa di protuberanze muscolari dense e dolorose - "rulli" vicino alla colonna vertebrale, cioè paravertebrali. In tali pazienti, il mal di schiena si intensifica dopo diverse ore di lavoro “d'ufficio”, con prolungata immobilità, quando i muscoli non sono praticamente in grado di lavorare e sono in uno stato di spasmo.
Disturbi sensoriali
Se una protrusione, un'ernia o un muscolo spasmodico comprime la parte sensibile della radice nervosa, si verificano vari disturbi sensoriali. Possono essere accompagnati da dolore o manifestarsi separatamente, dopo che il dolore è già passato. Esistono anche forme di disturbi sensoriali completamente indolori, ma raramente.
Molte persone conoscono l'intorpidimento delle punte delle dita delle mani e dei piedi (ipoestesia o anestesia completa), diminuzione della sensibilità della pelle sotto forma di lunghe strisce, di tipo radicolare. A volte si verifica parestesia o formicolio, una sensazione di "pelle d'oca strisciante". Molto spesso, i disturbi della sensibilità si verificano nei piedi e nella punta delle dita delle mani e dei piedi. I disturbi sensoriali sono piuttosto spiacevoli, ma i disturbi sensoriali non rendono una persona disabile, ma i disturbi motori possono portare a questo.
Disordini motori nella periferia
Se vengono colpiti un motoneurone o gli assoni che fanno parte della porzione motoria di un nervo, si verifica debolezza nel muscolo o sua completa immobilità. Nel secondo caso stiamo parlando di paralisi completa e nel primo caso di paresi. La paresi è una paralisi parziale quando il muscolo non funziona a piena forza.
Molto spesso tali disturbi compaiono alle gambe, con protuberanze ed ernie della colonna lombare. Ci sono strutture motorie che innervano i muscoli della parte inferiore della gamba e del piede. Pertanto, con l'osteocondrosi lombare avanzata e complicata, il piede può sculacciare. Si gira verso l'interno, la persona è costretta ad alzare la gamba in alto per camminare con il piede sculacciato, questo si chiama steppage, “andatura del gallo”.
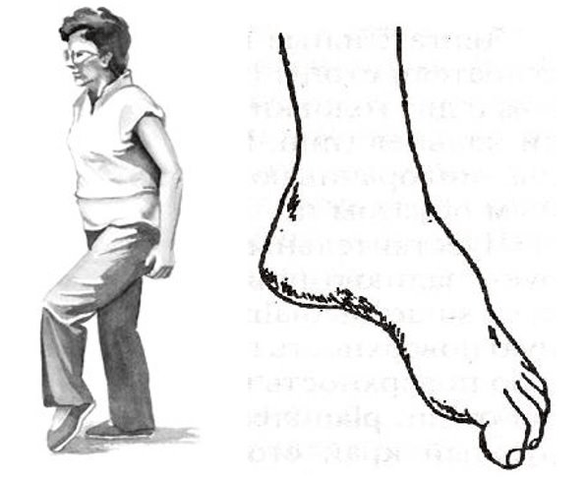
Ma il pericolo dei disturbi del movimento è che possono essere isolati e non accompagnati da dolore. E se una persona "non ha dolore", potrebbe non rivolgersi al medico in modo tempestivo. Pertanto, è così importante che i pazienti con protrusioni ed ernie progressive, ad esempio nella regione lombare, camminino periodicamente sulle punte dei piedi e sui talloni e monitorino il lavoro dei loro muscoli.
Sintomi locali: segni principali
Consideriamo ora i sintomi e le sindromi specifici caratteristici dell'osteocondrosi cervicale, toracica e lombare. Andiamo dall'alto verso il basso, dalla regione cervicale in giù, attraverso la regione toracica, fino alla regione lombosacrale.
Diagnosi di osteocondrosi
Nei casi tipici, l'osteocondrosi della colonna cervicale e cervico-toracica si verifica come descritto sopra. Pertanto, la fase principale della diagnosi era e rimane l'identificazione dei reclami del paziente, stabilendo la presenza di concomitante spasmo muscolare mediante la semplice palpazione dei muscoli lungo la colonna vertebrale. È possibile confermare la diagnosi di osteocondrosi mediante esame radiografico?
Una “radiografia” del rachide cervicale, e anche con test funzionali di flessione ed estensione, non mostra cartilagine, poiché il suo tessuto trasmette raggi X. Nonostante ciò, in base alla posizione delle vertebre, si possono trarre conclusioni generali sull'altezza dei dischi intervertebrali, sul generale raddrizzamento della curvatura fisiologica del collo - lordosi, nonché sulla presenza di escrescenze marginali sulle vertebre con irritazione prolungata delle loro superfici da parte di dischi intervertebrali fragili e disidratati. I test funzionali possono confermare la diagnosi di instabilità del rachide cervicale.
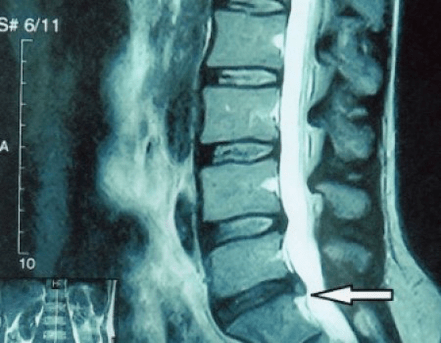
Poiché i dischi stessi possono essere visti solo mediante TC o MRI, la risonanza magnetica e la tomografia computerizzata a raggi X sono indicate per chiarire la struttura interna della cartilagine e formazioni come protrusioni ed ernie. Pertanto, con l'aiuto di questi metodi, viene effettuata una diagnosi accurata e il risultato della tomografia costituisce un'indicazione, e persino una guida topica, per il trattamento chirurgico dell'ernia nel reparto di neurochirurgia.
Trattamento delle complicanze dell'osteocondrosi
Ripetiamo ancora una volta che è impossibile curare l'osteocondrosi, così come l'invecchiamento programmato e la disidratazione del disco. Puoi semplicemente evitare che le cose si complichino:
- se ci sono sintomi di restringimento dell'altezza dei dischi intervertebrali, allora è necessario muoversi correttamente, non ingrassare ed evitare la comparsa di sporgenze e dolori muscolari;
- se si ha già una protrusione, allora bisogna fare attenzione a non lasciare che si rompa l'anello fibroso, cioè a non trasformare la protrusione in un'ernia, e ad evitare la comparsa di protrusioni a più livelli;
- se hai un'ernia, allora devi monitorarla dinamicamente, fare risonanze magnetiche regolari, evitare di aumentarne le dimensioni o eseguire un moderno trattamento chirurgico minimamente invasivo, poiché senza eccezioni, tutti i metodi conservativi per trattare l'esacerbazione dell'osteocondrosi lasciano l'ernia in posizione ed eliminano solo i sintomi temporanei: infiammazione, dolore, spari e spasmi muscolari.
Ma con la minima violazione del regime, con sollevamento di carichi pesanti, ipotermia, lesioni, aumento di peso (nel caso della parte bassa della schiena), i sintomi ritornano ancora e ancora. Descriveremo come affrontare le sensazioni spiacevoli, il dolore e la mobilità limitata della schiena in un contesto di esacerbazione dell'osteocondrosi e di una protrusione o ernia esistente, secondaria alla sindrome tonico sociale.
Cosa fare durante una riacutizzazione?
Poiché si è verificato un attacco di dolore acuto (ad esempio nella parte bassa della schiena), è necessario seguire le seguenti istruzioni in fase pre-medica:
- eliminare completamente l'attività fisica;
- dormire su un materasso duro (materasso ortopedico o divano rigido), eliminando il cedimento della schiena;
- è consigliabile indossare un corsetto semirigido per evitare movimenti bruschi e “distorsioni”;
- Dovresti posizionare un cuscino da massaggio con applicatori ad ago di plastica sulla parte bassa della schiena o utilizzare un applicatore Lyapko. È necessario mantenerlo per 30 - 40 minuti, 2 -3 volte al giorno;
- successivamente, si possono strofinare sulla parte bassa della schiena unguenti contenenti FANS, unguenti con veleno d'api o di serpente;
- dopo lo sfregamento, il secondo giorno puoi avvolgere la parte bassa della schiena con calore secco, ad esempio con una cintura di pelo di cane.
Un errore comune è il riscaldamento il primo giorno. Questo potrebbe essere un termoforo, procedure da bagno. Allo stesso tempo, il gonfiore si intensifica e con esso il dolore. Puoi riscaldarti solo dopo che il “punto più alto del dolore” è passato. Successivamente, il calore migliorerà il “riassorbimento” del gonfiore. Questo di solito accade in 2-3 giorni.
La base di qualsiasi trattamento è la terapia etiotropica (eliminazione della causa) e il trattamento patogenetico (che influenza i meccanismi della malattia). È accompagnato da una terapia sintomatica. Per il dolore vertebrogenico (causato da problemi alla colonna vertebrale), le cose stanno così:
- Per ridurre il gonfiore dei muscoli e della colonna vertebrale è indicata una dieta priva di sale e la limitazione della quantità di liquidi consumati. Puoi anche somministrare una compressa di un blando diuretico risparmiatore di potassio;
- nella fase acuta dell'osteocondrosi lombare, il trattamento a breve termine può essere effettuato con “iniezioni” intramuscolari di FANS e miorilassanti: ogni giorno. Ciò contribuirà ad alleviare il gonfiore del tessuto nervoso, eliminare l'infiammazione e normalizzare il tono muscolare;
- nel periodo subacuto, dopo aver superato il dolore massimo, non si dovrebbero più fare "iniezioni" e si dovrebbe prestare attenzione agli agenti riparativi, ad esempio i moderni farmaci del gruppo "B". Ripristinano efficacemente la sensibilità compromessa, riducono l'intorpidimento e la parestesia.
Le misure fisioterapeutiche continuano, è giunto il momento della terapia fisica per l'osteocondrosi. Il suo compito è normalizzare la circolazione sanguigna e il tono muscolare, quando il gonfiore e l'infiammazione si sono già attenuati, ma lo spasmo muscolare non si è ancora completamente risolto.
La cinesioterapia (trattamento del movimento) prevede l'esecuzione di esercizi terapeutici e il nuoto. La ginnastica per l'osteocondrosi del rachide cervicale non è affatto mirata ai dischi, ma ai muscoli circostanti. Il suo compito è alleviare lo spasmo tonico, migliorare il flusso sanguigno e anche normalizzare il deflusso venoso. Questo è ciò che porta ad una diminuzione del tono muscolare, una diminuzione della gravità del dolore e della rigidità della schiena.
Gli esercizi per l'osteocondrosi devono essere eseguiti dopo un leggero riscaldamento generale, su “muscoli riscaldati”. Il principale fattore terapeutico è il movimento, non il grado di contrazione muscolare. Pertanto, per evitare ricadute, non è consentito l'uso dei pesi; vengono utilizzati un tappetino da ginnastica e un bastone da ginnastica. Con il loro aiuto, puoi ripristinare efficacemente la libertà di movimento.
Lo sfregamento degli unguenti e l'uso dell'applicatore Kuznetsov continuano. Vengono mostrati il nuoto, il massaggio subacqueo e la doccia Charcot. È durante la fase di attenuazione dell'esacerbazione che sono indicati i farmaci per la magnetoterapia domiciliare e la fisioterapia.
Di solito il trattamento non dura più di una settimana, ma in alcuni casi l'osteocondrosi può manifestarsi con sintomi così pericolosi che può essere necessario un intervento chirurgico, e con urgenza.
Riguardo al collare di Shants
Nelle fasi iniziali, durante la fase acuta, è necessario proteggere il collo da movimenti non necessari. Il colletto Shants è ottimo per questo. Molte persone commettono due errori quando acquistano questo collare. Non lo scelgono in base alla loro taglia, motivo per cui semplicemente non svolge la sua funzione e provoca una sensazione di disagio.
Il secondo errore comune è indossarlo a lungo a scopo profilattico. Ciò porta a muscoli del collo deboli e causa solo più problemi. Per un collare ci sono solo due indicazioni sotto le quali può essere indossato:
- la comparsa di dolore acuto al collo, rigidità e dolore che si diffonde alla testa;
- se intendi intraprendere un lavoro fisico mentre sei in piena salute, in cui c'è il rischio di "sforzare" il collo e di avere un aggravamento. Questo è, ad esempio, riparare un'auto, quando ti sdrai sotto di essa, o lavare i vetri, quando devi allungare la mano e assumere posizioni scomode.
Il collare deve essere indossato per non più di 2-3 giorni, poiché un uso prolungato può causare congestione venosa nei muscoli del collo, nel momento in cui è il momento di attivare il paziente. Un analogo del colletto Shants per la parte bassa della schiena è un corsetto semirigido acquistato in un salone ortopedico.
Trattamento chirurgico o misure conservative?
È consigliabile che ogni paziente, dopo la progressione dei sintomi, in presenza di complicanze, si sottoponga ad una risonanza magnetica e consulti un neurochirurgo. I moderni interventi mininvasivi consentono di rimuovere in sicurezza ernie abbastanza grandi, senza ricovero ospedaliero prolungato, senza essere costretti a sdraiarsi per diversi giorni, senza compromettere la qualità della vita, poiché vengono eseguiti utilizzando la moderna videoendoscopia, radiofrequenza, tecnologia laser o utilizzando plasma freddo. Puoi far evaporare parte del nocciolo e abbassare la pressione, riducendo il rischio di ernia. E puoi eliminare il difetto radicalmente, cioè eliminandolo completamente.
Non bisogna aver paura di operare le ernie; questi non sono più i precedenti tipi di operazioni aperte degli anni 80-90 del secolo scorso con dissezione muscolare, perdita di sangue e successivo lungo periodo di recupero. Sono più simili a una piccola puntura sotto controllo a raggi X seguita dall'uso della tecnologia moderna.
Prevenzione dell'osteocondrosi e delle sue complicanze
L'osteocondrosi, comprese quelle complicate, i cui sintomi e trattamento abbiamo discusso sopra, per la maggior parte non è affatto una malattia, ma semplicemente una manifestazione dell'inevitabile invecchiamento e del "restringimento" prematuro dei dischi intervertebrali. L’osteocondrosi ha bisogno di poco per non disturbarci mai:
- evitare l'ipotermia, soprattutto in autunno e primavera, e le cadute in inverno;
- non sollevare pesi e trasportare carichi solo con la schiena dritta, nello zaino;
- bere più acqua pulita;
- non ingrassare, il tuo peso dovrebbe corrispondere alla tua altezza;
- trattare i piedi piatti, se presenti;
- fare esercizi fisici regolarmente;
- impegnarsi in tipi di esercizi che riducono il carico sulla schiena (nuoto);
- abbandonare le cattive abitudini;
- alternare lo stress mentale con l’attività fisica. Dopo ogni ora e mezza di lavoro mentale, si consiglia di cambiare tipo di attività in lavoro fisico;
- Puoi fare regolarmente almeno una radiografia della colonna lombare in due proiezioni, o una risonanza magnetica, per sapere se l'ernia, se presente, sta progredendo;
Seguendo questi semplici consigli potrai mantenere la tua schiena sana e mobile per tutta la vita.






















